
Вы держите в руках распечатку с первого скрининга. Сердце колотится, в глазах рябит от букв, цифр и каких-то странных аббревиатур. PAPP-A, β-ХГЧ, МоМ, трисомия 21, риск… Кажется, что это шифр, который способен перевернуть жизнь с ног на голову. Самое страшное — в интернете полно противоречивой информации: одни кричат, что при малейшем отклонении нужно срочно бежать на инвазивную диагностику, другие — что все эти цифры вообще ни о чём. Кому верить? Давайте начистоту: расшифровка 1 скрининга беременности по крови — это не магия и не гадание на кофейной гуще. Это точный, но очень многогранный инструмент, который при умелом подходе может дать максимально достоверный прогноз. Но для начала придётся выбросить из головы миф, что скрининг — это диагноз. Это всего лишь расчёт вероятности.
Почему кровь на первом скрининге пугает больше, чем УЗИ
Всё просто. УЗИ мы видим — вот экран, вот ребёнок, можно разглядеть ручки, ножки, даже как он шевелится. Это понятно и успокаивает. А тут — сухие цифры, которые якобы говорят о генетических поломках. Причём сдают кровь будущие мамы в один день с ультразвуковым измерением воротникового пространства, но именно биохимия часто становится источником паники. На самом деле УЗИ и кровь работают в паре. Их нельзя рассматривать отдельно. Если врач пытается оценить риски только по одному показателю — меняйте врача. Первый скрининг (его ещё называют двойным тестом) включает в себя два ключевых белка в крови: свободную бета-субъединицу ХГЧ (тот самый «гормон беременности») и плазменный протеин А, связанный с беременностью (PAPP-A). Именно их уровень в сочетании с данными УЗИ (ТВП — толщина воротникового пространства, визуализация носовой косточки и другие маркеры) загружаются в специальную программу, которая и выдаёт итоговые риски. Но чтобы расшифровка 1 скрининга беременности по крови не превратилась в игру в угадайку, нужно понять, что каждая цифра означает.

Что скрывается за аббревиатурами PAPP-A и β-ХГЧ
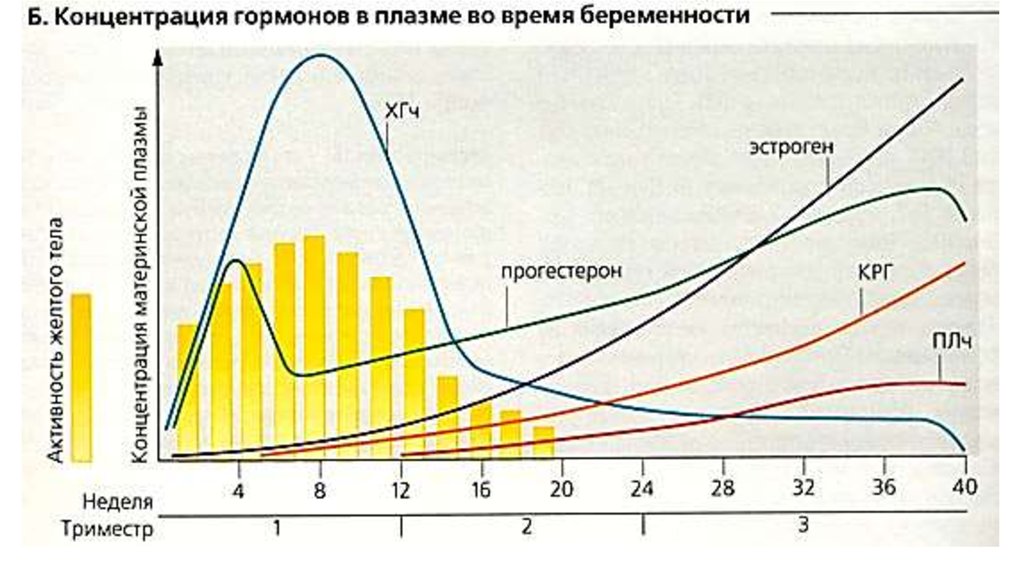
Начнём с того, что эти два вещества абсолютно нормальны для беременной женщины. β-ХГЧ (бета-хорионический гонадотропин человека) вырабатывается хорионом, а позже — плацентой. Именно из-за него тест-полоски показывают две полоски. При первом скрининге смотрят не на сам ХГЧ, а на его свободную бета-субъединицу. Это более чувствительный маркер для выявления, например, синдрома Дауна (трисомии 21). В норме уровень β-ХГЧ в первом триместре постепенно растёт, достигая пика к 10–11 неделе, а затем слегка снижается. При трисомии 21 этот показатель часто оказывается значительно выше средних значений, а при трисомии 18 (синдроме Эдвардса) — наоборот, аномально низким.
Теперь про PAPP-A. Это белок, который также продуцируется плацентой. Его уровень в крови матери постоянно повышается по мере развития беременности. Низкий PAPP-A на ранних сроках может говорить не только о возможных хромосомных аномалиях, но и о риске развития преэклампсии, задержки роста плода или даже угрозе выкидыша. Но внимание: пониженный PAPP-A — это ещё не приговор. Очень часто это просто индивидуальная особенность, которая требует лишь более тщательного наблюдения во втором и третьем триместрах. И тут мы подходим к самому важному — к системе оценки.
Нормы и отклонения: когда паника оправдана
Если вы начнёте гуглить «нормы PAPP-A при беременности» или «β-ХГЧ по неделям таблица», вы сойдёте с ума. Потому что цифры в разных лабораториях отличаются. Одни используют нг/мл, другие — мЕд/мл, третьи — какие-то свои единицы. Сравнивать свой результат с табличкой из интернета — это путь к неврозу. Именно поэтому современная медицина использует единый коэффициент — МоМ (multiple of median). Это отношение вашего показателя к медиане (среднему значению) для данного срока беременности среди здоровых женщин.
Идеальная расшифровка 1 скрининга беременности по крови выглядит так: все значения МоМ находятся в пределах 0,5–2,0. А для PAPP-A и β-ХГЧ в идеале стремятся к 1,0. Но здесь есть нюансы. Врачи смотрят не на отдельные МоМ, а на их соотношение и корректировку с учётом УЗИ-маркеров, возраста, веса и даже вредных привычек. Например, при синдроме Дауна характерно: повышение β-ХГЧ (МоМ выше 2,0) и снижение PAPP-A (МоМ ниже 0,5). При синдроме Эдвардса оба показателя снижены. Но ещё раз: это только паттерны, которые в программе складываются с десятками других параметров.
Что такое МоМ и почему он важнее цифр
Представьте, что вы пришли в кафе, где все повара готовят одно блюдо, но каждый по своему рецепту. Один сыплет щепотку соли, другой — две. В итоге вкус разный, но блюдо всё равно съедобно. Так и с лабораториями: у каждой свои реактивы, свои калибровки. МоМ как раз нивелирует эти различия. Он позволяет сравнивать результаты, полученные в разных местах, на разных аппаратах. При расчёте индивидуального риска программа учитывает не только ваши сырые цифры, но и то, насколько они отклоняются от нормы. Причём корректировка идёт даже на такие мелочи, как наличие диабета, способ зачатия (ЭКО) или этническая принадлежность. Поэтому, когда вы видите в бланке строчку «скорректированный риск», это уже итог сложнейших математических вычислений.
Интересный факт: при ЭКО уровни PAPP-A и β-ХГЧ могут быть немного искажены из-за гормональной поддержки. Хороший специалист всегда делает пометку в направлении, если беременность наступила после протокола. Без этой пометки программа может выдать ложный высокий риск.
Случай из практики: как одна цифра перевернула всё
У меня была пациентка, назовём её Екатериной. На сроке 12 недель она пришла на первый скрининг. УЗИ — идеальное: ТВП 1,1 мм, носовая кость визуализируется отлично, все анатомические структуры в норме. Но кровь показала β-ХГЧ — МоМ 2,4, а PAPP-A — МоМ 0,45. Программа выдала риск по трисомии 21 — 1:120. Это выше порога отсечения (обычно 1:250 или 1:100 в зависимости от лаборатории). Екатерина была в шоке. Мы предложили ей неинвазивный пренатальный тест (НИПТ) — анализ крови матери на ДНК плода, который даёт точность более 99% по трём основным хромосомным аномалиям. Результат пришёл через 10 дней — низкий риск. Дальнейшая беременность протекала гладко, родился здоровый малыш. Этот случай — наглядный пример, почему нельзя полагаться только на биохимию. Если бы мы сразу направили её на амниоцентез (забор околоплодных вод), инвазивная процедура могла бы вызвать осложнения, и они были бы абсолютно неоправданны.

Калькулятор рисков: не путайте процент с приговором
Когда вы видите фразу «риск трисомии 21 — 1:200», это не значит, что 1 ребёнок из 200 с таким риском родится больным. Это означает, что из 200 женщин с точно такими же показателями возраста, веса, гормонов и УЗИ, у одной действительно подтвердится аномалия, а у 199 — нет. То есть даже при риске 1:10 вероятность здорового ребёнка составляет 90%! Многие женщины в панике не вникают в эту математику. Расшифровка 1 скрининга беременности по крови — это не приговор, а приглашение к дополнительным уточняющим методам. И чем выше риск, тем более точный метод вы выбираете.
Существует так называемый «порог отсечения». Если риск ниже 1:1000 — это низкий риск. Если в пределах 1:250 — 1:1000 — средний. Если выше 1:250 (например, 1:150, 1:100, 1:50) — высокий риск. Но здесь важно: в разных странах пороги отличаются. В России часто используют порог 1:100 для рекомендации инвазивной диагностики. В Европе — 1:250. Поэтому одна и та же цифра в разных клиниках может трактоваться по-разному.
Что влияет на результаты: от веса до курения
Вы удивитесь, но даже лишний вес может исказить расшифровку 1 скрининга беременности по крови. У женщин с высоким индексом массы тела (ИМТ) уровень PAPP-A и β-ХГЧ в крови часто бывает занижен, потому что объём циркулирующей крови больше. Современные программы корректируют риск с учётом ИМТ, но если вы сдавали анализ в лаборатории, где не запросили ваш вес, — результаты могут быть некорректными.
Курение — ещё один мощный фактор. У курящих мам уровень PAPP-A в среднем на 20–30% ниже, а β-ХГЧ — выше. Это не говорит о патологии плода, это реакция материнского организма на никотин. Если врач не знает, что вы курите, он может ошибочно заподозрить хромосомные нарушения. Также на результаты влияют: многоплодная беременность (здесь вообще отдельные алгоритмы расчёта), кровотечения на ранних сроках, приём некоторых лекарств (например, прогестерона в высоких дозах), возраст (чем старше мама, тем выше базовый возрастной риск, который программа автоматически повышает). Именно поэтому так важно честно отвечать на все вопросы врача перед скринингом.
Ложные тревоги: почему стоит перепроверять
По статистике, положительный результат первого скрининга (высокий риск) подтверждается лишь в 3–5% случаев. Да, вы не ослышались: более 95% женщин, получивших пугающую цифру, рожают здоровых детей. Это не значит, что скрининг бесполезен. Он отлично работает как фильтр, отсеивая тех, кому действительно нужна более глубокая диагностика. Но если вы попали в эти 5–10% (в зависимости от клиники), ваша задача — не впадать в истерику, а грамотно пройти следующий этап.
И здесь начинается самое интересное: многие врачи в женских консультациях до сих пор действуют по старым протоколам и сразу отправляют на амниоцентез или биопсию хориона. Но есть альтернатива — неинвазивный пренатальный тест (НИПТ). Он делается из вашей вены, абсолютно безопасен для плода и показывает результат с точностью 99%. Да, он платный и стоит в среднем от 20 000 до 50 000 рублей. Но эти деньги несоизмеримы с риском потерять беременность после инвазивной процедуры (риск выкидыша при амниоцентезе — около 0,5%, при биопсии хориона — чуть выше). Поэтому мой совет: если скрининг показал высокий риск, сначала сделайте НИПТ. И только если и он подтвердит аномалию, тогда решайтесь на инвазивную диагностику.
Как подготовиться, чтобы не получить искаженные данные
Казалось бы, что тут готовиться? Пришёл, сдал кровь натощак или нет — особой роли не играет. Но есть несколько важных моментов. Во-первых, сроки. Первый скрининг проводят строго между 11 неделями и 0 днями и 13 неделями и 6 днями. Самое оптимальное окно — 12–12,5 недель. Если сдать кровь раньше или позже, результаты будут недостоверны. Во-вторых, накануне не стоит употреблять жирную пищу в огромных количествах — это может повлиять на прозрачность сыворотки, хотя обычно биохимия к этому не критична. В-третьих, обязательно сообщите врачу о всех препаратах, которые принимаете, включая витамины с биотином (витамин В7). Биотин в высоких дозах может искажать результаты многих иммунохимических анализов, давая ложнонизкие или ложно высокие значения. Если вы пьёте комплекс для беременных с биотином, лучше за сутки до анализа сделать перерыв.

Если скрининг показал высокий риск: алгоритм действий
Итак, вы получили на руки результаты, где риск выше порогового значения. Что делать? Запомните пошаговый план:
-
Не гуглить. Забудьте о форумах, где «у одной тёти был риск 1:10, а родила здорового». Каждый случай уникален.
-
Перепроверить данные. Убедитесь, что в бланке правильно указаны срок беременности, ваш вес, возраст, наличие ЭКО и другие факторы. Если ошибка есть — программа пересчитает риск.
-
Показать результаты генетику. Не акушеру-гинекологу в ЖК, а именно врачу-генетику, который специализируется на пренатальной диагностике.
-
Взвесить варианты. Генетик предложит либо НИПТ (если вы не готовы к инвазивной диагностике), либо сразу биопсию хориона/амниоцентез. Второе даст окончательный диагноз уже через 3–14 дней.
-
Принять решение. Помните, что ни один врач не имеет права заставить вас делать инвазивную диагностику. Это исключительно ваше добровольное согласие.
Почему я не советую доверять онлайн-расшифровкам
Интернет пестрит сервисами, где вы вводите свои цифры и получаете «мгновенную расшифровку 1 скрининга беременности по крови». Это опасно. Такие калькуляторы не учитывают десятки нюансов: качество УЗИ-маркеров (например, ТВП должен измеряться строго в сагиттальной проекции, не менее трёх раз), состояние оборудования, квалификацию специалиста. Я видел случаи, когда женщина, получив в онлайн-калькуляторе «низкий риск», успокаивалась, а потом на втором скрининге выявлялись грубые пороки. И наоборот — когда паниковала из-за того, что программа неправильно интерпретировала единицы измерения.
Расшифровка должна проводиться только врачом, который видит всю картину целиком. И желательно, чтобы УЗИ и забор крови делались в одном центре, где данные сразу интегрируются в единую программу расчёта рисков (например, PRISCA, Astraia или другие). Это снижает вероятность ошибок при переносе данных.



